Une hernie discale ignorée ne disparaît pas comme par magie. Les risques, eux, ne se dissipent pas non plus. Voici ce qu’il faut savoir sur cette affection et les conséquences à long terme d’un traitement négligé.
Zone de santé Cassis
Vous aurez bientôt besoin d’une chirurgie avec une hernie discale intervertébrale, et ce document est conçu pour mieux vous informer sur cette maladie et son traitement.
A lire en complément : Quels soins un infirmier à domicile fournit ?
Qu’est-ce qu’une hernie discale intervertébrale ?
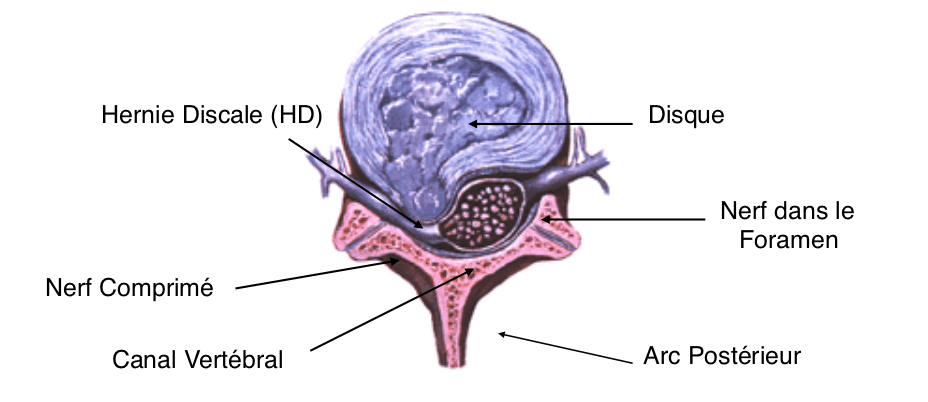
Imaginez la colonne vertébrale comme une pile de briques séparées par des coussins amortisseurs : ce sont les disques intervertébraux. Leur rôle : absorber les chocs, répartir les contraintes subies par le dos au quotidien. Mais sous l’effet de l’usure, le noyau du disque peut se ramollir, la pression monte, le disque se déforme, jusqu’à céder et former une hernie.
A découvrir également : Croissant calories : les alternatives saines pour se régaler sans remords
Ce phénomène s’appelle hernie discale intervertébrale. Quand le disque se fissure, une partie de sa substance déborde et vient comprimer les racines nerveuses. Difficile de ne pas faire le parallèle avec un pneu usé qui laisse échapper sa chambre à air.
La douleur qui s’installe alors ne laisse guère de doute : la racine du nerf sciatique est prise en étau. C’est la fameuse névralgie sciatique, une douleur qui irradie le long de la jambe, du dos jusqu’au pied. Les deux derniers disques lombaires sont les plus souvent concernés : L4-L5 et L5-S1, mais une hernie plus haute (L3-L4) peut provoquer une cruralgie avec douleur sur le devant de la cuisse.
Cette blessure touche surtout les hommes de 30 à 40 ans. Plusieurs facteurs de risque sont en cause. Voici les principaux, classés du plus fréquent au plus rare :
- Manipulation répétée de charges lourdes, surtout en se penchant et en tournant le buste
- Vibrations répétées (par exemple, sur un siège de tracteur ou d’engin de chantier)
- Station assise prolongée
- Tabac
- Pratique sportive intense ou compétitive
- Terrain familial ou génétique : certains développent une hernie discale sans exposition à ces facteurs
Au début, la douleur n’apparaît qu’à l’effort. Puis elle devient constante, même la nuit. Un nerf comprimé trop longtemps finit par envoyer des signaux d’alerte : fourmillements, engourdissements, perte de sensibilité, voire faiblesse des muscles innervés. Par exemple, difficulté à lever le pied ou à verrouiller le genou selon la racine nerveuse touchée. Quand ces signes apparaissent, il y a urgence à libérer le nerf : une sciatique paralysante peut s’installer.
Si la hernie est volumineuse ou si le canal lombaire est étroit, la compression ne touche plus un seul nerf mais tout le faisceau à ce niveau. Même si la moelle épinière s’arrête plus haut, les racines nerveuses qui contrôlent sphincters et fonctions génitales restent vulnérables. Troubles urinaires, perte de contrôle des selles : ce tableau impose une intervention rapide.
Le nerf, tissu vivant, ne récupère pas toujours parfaitement. Plus la compression dure, plus le risque de séquelles augmente.
Heureusement, la majorité des hernies discales provoquent “seulement” une douleur, souvent intense mais transitoire.
La douleur lombaire précède fréquemment la sciatique, parfois plusieurs jours ou semaines avant. Elle reflète la pression sur le disque et l’usure chronique, appelée maladie dégénérative.
Pourquoi envisager une opération ?
En général, la chirurgie n’est proposée qu’après l’échec d’un traitement médical bien conduit. Dans la plupart des cas, repos, antalgiques, anti-inflammatoires et infiltrations suffisent à venir à bout d’une sciatique liée à une hernie discale en 15 jours à 6 semaines.
Seules les sciatiques avec paralysie ou douleurs insupportables sont opérées d’emblée, en urgence. Sinon, l’intervention est programmée après au moins six semaines de traitement sans amélioration nette.
L’acte chirurgical, le plus souvent pratiqué sous anesthésie spinale (parfois générale), dure environ une heure. Les pertes de sang sont minimes, rarement suffisantes pour justifier une transfusion. L’endormissement se fait par une injection dans le pli du coude.
La technique la plus courante consiste à effectuer une incision verticale de 3 à 5 cm, centrée sur le disque malade (repéré au préalable grâce à des images radios). Il s’agit d’une approche microchirurgicale ou mini-invasive, parfois assistée par endoscopie. Si deux disques doivent être traités, la cicatrice sera plus longue.
Le chirurgien crée une petite ouverture entre les arcs postérieurs des vertèbres pour accéder au canal rachidien, retire une fraction de ligament et parfois un fragment osseux, puis soulage la racine nerveuse coincée. La hernie est excisée avec tous les éventuels fragments égarés. Le disque est alors vidé de son contenu malade pour limiter le risque de récidive, mais il n’est pas retiré dans sa totalité.
Dans certains cas, la hernie siège en dehors du canal principal (hernie foraminale ou extra-foraminale). L’incision, alors décalée, permet d’atteindre la lésion sans traverser la ligne médiane ni détacher les muscles. Moins de douleurs post-opératoires à la clé.
A la fin du geste, la racine nerveuse doit être parfaitement libérée. Un cathéter péridural peut être mis en place pour administrer des antalgiques puissants sur la zone opérée pendant un à deux jours, si besoin.
Chez certains, si le disque est trop abîmé, le chirurgien peut poser un implant amortisseur entre les vertèbres, parfois associé à une bande plastique pour limiter la mobilité et prévenir les récidives.
La fermeture se fait généralement sans drain, avec des fils résorbables.
Le soulagement de la sciatique est souvent immédiat, mais chez certains, il faut patienter plusieurs jours, voire quelques semaines, surtout si le nerf était très inflammatoire ou comprimé depuis longtemps. Plus l’atteinte était sévère, plus la récupération sera incertaine et prolongée.
Les fourmillements mettent parfois du temps à disparaître. En cas de paralysie préexistante, la récupération dépend de son ancienneté et de sa gravité : une lésion partielle et récente récupère souvent bien. Une paralysie ancienne laisse davantage de place au doute.
Que se passe-t-il après l’opération ?
Le lendemain, même après une nuit agitée ou sous sédatifs, la rééducation commence. Le kinésithérapeute vous apprend à vous lever, à vous asseoir correctement (cuisse alignée avec le buste pour une hernie L5-S1), à marcher, d’abord dans la chambre puis dans les couloirs. Dès le deuxième jour, sortir prendre l’air redevient possible, descendre et monter les escaliers aussi. Le troisième jour marque souvent le retour à la maison.
La douleur lombaire résiduelle se gère avec des antalgiques classiques (type Dafalgan, Ixprim) et parfois un décontractant musculaire (Valium). Le risque de phlébite, surveillé, est limité par des injections d’anticoagulant, mais ce protocole est allégé puisque la mobilisation est rapide.
Si une poussée inflammatoire se manifeste vers le troisième jour, il peut être utile de reprendre provisoirement un anti-inflammatoire. Les troubles du sommeil liés à la sciatique se traitent ponctuellement par des somnifères.
Pendant les 4 à 6 semaines qui suivent, il faut éviter les efforts violents et adopter un rythme progressif : marcher 1 km/jour après une semaine, 2 à 3 km/jour après trois semaines, puis 4 km/jour au bout d’un mois. La conduite est déconseillée pendant 15 jours (ou alors en position allongée). Un corset lombaire en tissu est souvent prescrit, sans obligation de le porter la nuit.
La position assise classique est interdite pendant 15 jours pour les hernies L5-S1, mais il est possible de s’asseoir en gardant les cuisses dans l’axe du buste. Pour les autres localisations, l’assise est généralement autorisée sauf consigne spécifique du chirurgien.
Pour aller aux toilettes, l’assise normale ne pose pas de problème, quelle que soit la zone opérée.
Chaque cas reste unique : le rythme de récupération varie d’une personne à l’autre.
Quels résultats attendre ?
La chirurgie soulage la névralgie sciatique dans près de 90 % des cas à trois mois, tout en réduisant le risque de récidive.